Supervivencia de pacientes con cáncer de cuello uterino en etapas tempranas en el Instituto Oncológico Nacional en Panamá


Autores/as
DOI:
https://doi.org/10.37980/im.journal.rmdp.20252509Palabras clave:
cáncer de cuello uterino, supervivencia, PanamáResumen
Introducción: En Panamá, se desconocen las características y supervivencia de mujeres diagnosticadas y atendidas con cáncer cervicouterino (CCU) en etapas tempranas. Objetivo: Describir las características de mujeres con CCU diagnosticadas y atendidas en etapas tempranas y analizar su supervivencia global y supervivencia libre de recurrencia. Metodología: Estudio analítico retrospectivo mediante revisión de expedientes clínicos de mujeres mayores de 18 años con CCU en etapas tempranas diagnosticadas y tratadas en el Instituto Oncológico Nacional de Panamá (IONP) entre 1-01-2013 y 31-12-2017. Se incluyó en el análisis la información de las mujeres cuyo diagnostico se confirmó mediante estudio histopatológico y quienes fueron tratadas con histerectomía radical con linfadenectomía pélvica bilateral. Se realizó estadística descriptiva y de supervivencia mediante los métodos de Kaplan-Meier y de regresión univariada de Cox. Resultados: 94 mujeres cumplieron los criterios de inclusión. La mediana de edad fue de 41 años, el 83% tenía cáncer en estadio IB1 y el 31% recibió terapia adyuvante después de cirugía radical. La supervivencia global a un año fue del 98.9% y a cinco años del 88.7%. La supervivencia libre de recurrencia a un año fue del 96.8% y a cinco años del 85.5%. Las mujeres con criterios de riesgo intermedio de recurrencia tuvieron 3.8 veces mayor probabilidad de recurrencia y/o muerte que aquellas sin riesgo. Conclusiones: Los hallazgos proporcionan evidencia sobre el pronóstico de mujeres con CCU diagnosticadas y atendidas en etapas tempranas en el IONP y sustentan la recomendación de mantener una vigilancia estrecha en pacientes con riesgo intermedio de recurrencia.
Introduction: In Panama, the characteristics and survival of women diagnosed and treated with early-stage cervical cancer (CCU) are unknown. Objective: To describe the characteristics of women with cervical cancer diagnosed and treated at early stages and to analyze their overall survival and recurrence-free survival. Methodology: Retrospective analytical study by reviewing clinical records of women over 18 years of age with early stage UCC diagnosed and treated at the National Oncology Institute of Panama (IONP) between 1-01-2013 and 31-12-2017. Information from women whose diagnosis was confirmed by histopathological study and who were treated with radical hysterectomy with bilateral pelvic lymphadenectomy was included in the analysis. Descriptive and survival statistics were performed using the Kaplan-Meier and Cox univariate regression methods. Results: 94 women met the inclusion criteria. The median age was 41 years, 83% had stage IB1 cancer and 31% received adjuvant therapy after radical surgery. Overall survival at one year was 98.9% and at five years was 88.7%. Recurrence-free survival at one year was 96.8% and at five years 85.5%. Women with intermediate risk criteria for recurrence were 3.8 times more likely to have recurrence and/or death than those at no risk. Conclusions: The findings provide evidence on the prognosis of women with CRC diagnosed and seen early in the IONP and support the recommendation to maintain close surveillance in patients at intermediate risk of recurrence.
El cáncer de cuello uterino (CCU) ocupa el cuarto lugar de los padecimientos oncológicos en mujeres en el mundo y tercero en América Latina y el Caribe (ALC). En 2022, más de 78 mil mujeres fueron diagnosticadas y más de 40 mil murieron a causa del CCU en LAC, reflejando que la tasa de mortalidad por esta enfermedad es la segunda más alta del mundo [1].
En países de ingresos bajos y medianos, la elevada mortalidad de pacientes con CCU se debe principalmente a la falta del acceso a la detección, diagnóstico y tratamiento oportunos; únicamente entre 13% y 24% de las mujeres se diagnostican en etapas tempranas, en contraste con el 42% en países de ingresos altos [2-3]. Entre el 88% y 96% de las mujeres diagnosticadas en etapas tempranas logran supervivencia libre de enfermedad [4-6], lo que subraya la importancia de recibir el tratamiento oportuno.
Panamá es un país de ingresos medio-altos donde el 77.1% de su población (4.4 millones) cuenta con seguridad social [7] lo que garantiza que una proporción importante tenga acceso a servicios de salud. En este país la tasa de incidencia de CCU estandarizada por edad es de 18.4 por 100.000 mujeres-año y la tasa de mortalidad es de 8.8 por 100.000 mujeres-año. Estas cifras son mayores al promedio de 14.6 y 7.1 por 100.000 mujeres-año en LAC [8]. Los datos del registro de Instituto Oncológico Nacional (ION), el único hospital oncológico en el país, indican que el CCU es el segundo cáncer más frecuente en mujeres, con un aproximado de 350 casos por año [9].
El tratamiento estándar de CCU en etapas tempranas otorgado en el ION, está alineado con la evidencia científica y las recomendaciones de las guías del National Comprehensive Cancer Network de los Estados Unidos. El tratamiento consiste en histerectomía radical con linfadenectomía pélvica bilateral [10-12] y en el periodo postquirúrgico se evalúa la necesidad de otorgar tratamiento adyuvante, según la presencia de criterios de riesgo de recurrencia, con el objetivo de mejorar la supervivencia y disminuir la tasa de recurrencia [10, 13-14]. A pesar de su elevada prevalencia y mortalidad por CCU, en Panamá, no se conocen las características y supervivencia libre de recurrencia, especialmente en mujeres diagnosticadas en etapas tempranas.
Por lo anterior el objetivo del presente estudio fue describir las características de las mujeres con CCU diagnosticadas en etapas tempranas, y analizar su supervivencia global y supervivencia libre de recurrencia y evaluar si esta última, es menor, en mujeres con los criterios de riesgo de recurrencias.
Se llevó a cabo un estudio retrospectivo analítico mediante la revisión de los expedientes clínicos electrónicos de pacientes con CCU operadas en el ION entre el 1 de enero 2013 y el 31 de diciembre 2018. Se incluyó en el análisis la información de las mujeres mayores de 18 años con diagnóstico de CCU escamoso, adenoescamoso o adenocarcinoma, confirmado por biopsia, en etapas clínicas tempranas según la clasificación 2009 de la Federación Internacional de Ginecología y Obstetricia (FIGO, 2009) (IA1 con invasión linfovascular, IA2, IB1 y IIA1), quienes fueron tratadas con histerectomía radical con linfadenectomía pélvica bilateral. No se incluyeron a pacientes con radioterapia o recurrencia tumoral previos a la cirugía, así como aquellas que recibieron tratamientos fuera del ION.
Las mujeres incluidas en el estudio se identificaron del registro hospitalario de casos con CCU en el período 2013-2018. La revisión de los expedientes se realizó durante el mes de septiembre del 2023, considerando el 30 de agosto del 2023, como la fecha de término del periodo de observación de las pacientes.
Las principales variables del estudio fueron:
- Supervivencia global definida como el tiempo desde la fecha de la cirugía curativa del CCU hasta el momento de la muerte por cualquier causa.
- Supervivencia libre de recurrencia definida como el tiempo desde la fecha de la cirugía curativa hasta el momento de la recurrencia o la muerte [15].
Las covariables, incluyeron la edad, índice de masa corporal, grupos de estado nutricional, la comorbilidad (p.ej. hipertensión, diabetes), el estado funcional preoperatorio evaluado con la escala ECOG (Eastern Cooperative Oncology Group), la cual mide la capacidad de realizar actividades cotidianas y autocuidado y su puntaje va del 0 a 5. Por ejemplo, ECOG 0 significa completamente activo y 1 que el paciente tiene dificultad para realizar trabajos arduos, aunque realiza actividades cotidianas y trabajos ligeros. La covariables clínico-patológicas incluyeron la etapa clínica diagnosticada en la primera consulta y definida mediante la clasificación FIGO 2009; tipo de histerectomía radical (Tipo B según Querleu-Morrow o Piver II y Tipo C o Piver III) [16], tipo de abordaje quirúrgico (laparotomía, o laparoscopia), complicaciones intraoperatorias, identificando el/los órgano(s) afectado(s), cuantificación de la pérdida de sangre y las complicaciones postoperatorias desde el día de la cirugía hasta las 6 semanas post cirugía, las cuales fueron clasificadas en grados según los criterios de terminología común de efectos adversos versión 5.0 [17].
Además, se registró la presencia de riesgo de recurrencias, definido como:
- Riesgo alto según los criterios de Peters, de tener uno o más de los siguientes hallazgos en el resultado del estudio histopatológico post quirúrgico: ganglios linfáticos positivos, parametrios (tejidos alrededor del cuello del útero) positivos o márgenes positivos [13].
- Riesgo intermedio según los Criterios de Sedlis, considerando la presencia de al menos dos de los siguientes factores: tamaño tumoral mayor o igual a 4 cm, invasión estromal del 1/3 profundo o invasión linfovascular [14].
Análisis estadístico
Las características de las pacientes se describieron mediante frecuencias y porcentajes para las variables categóricas y calculando el promedio y desviación estándar para las variables numéricas con la distribución normal, según la prueba de Shapiro–Wilk. o por medio de la mediana y rango para las variables numéricas sin distribución normal.
Los tiempos de supervivencia de las pacientes vivas sin recurrencia al momento de la recolección de datos fueron censurados considerando la fecha de la última consulta registrada en el expediente. El análisis de supervivencia se realizó mediante el método de Kaplan-Meier. Las curvas de supervivencia de las pacientes con y sin riesgo de recurrencia se compararon mediante la prueba de rangos logarítmicos.
Se evaluó si la supervivencia libre de recurrencia fue menor en mujeres con criterios de riesgo de recurrencia, mediante las regresiones univariadas de Cox (una para los criterios de alto riesgo de recurrencia y otra para riesgo intermedio de recurrencia. No se realizó la regresión de Cox multivariada debido a la baja prevalencia de recurrencia o muerte en la población estudiada, ya que este análisis multivariado requiere al menos 10 eventos por cada variable incluida en el análisis [18]. El nivel p <0,05 se consideró estadísticamente significativo. El análisis se realizó mediante el paquete estadístico STATA 14.
El trabajo fue aprobado por el comité de bioética de investigación del Hospital Aquilino Tejeira (CBI-HAT) con número interno de seguimiento 002-2023 HAT.
De las 1608 mujeres atendidas con CCU en el ION de Panamá entre 1-01-2013 y 31-12-2017, solo 94 mujeres (5.8%) tuvieron etapas IA1 con invasión linfovascular, IA2, IB1 y IIA1 y fueron tratadas con histerectomía radical con linfadenectomía pélvica bilateral, el resto de las mujeres no cumplieron con estos criterios.
La mediana de edad de las mujeres fue de 41 años, y su estado nutricional más frecuente fue el sobrepeso (47.9%) seguido por obesidad (35.1%) ( Ver Tabla 1).
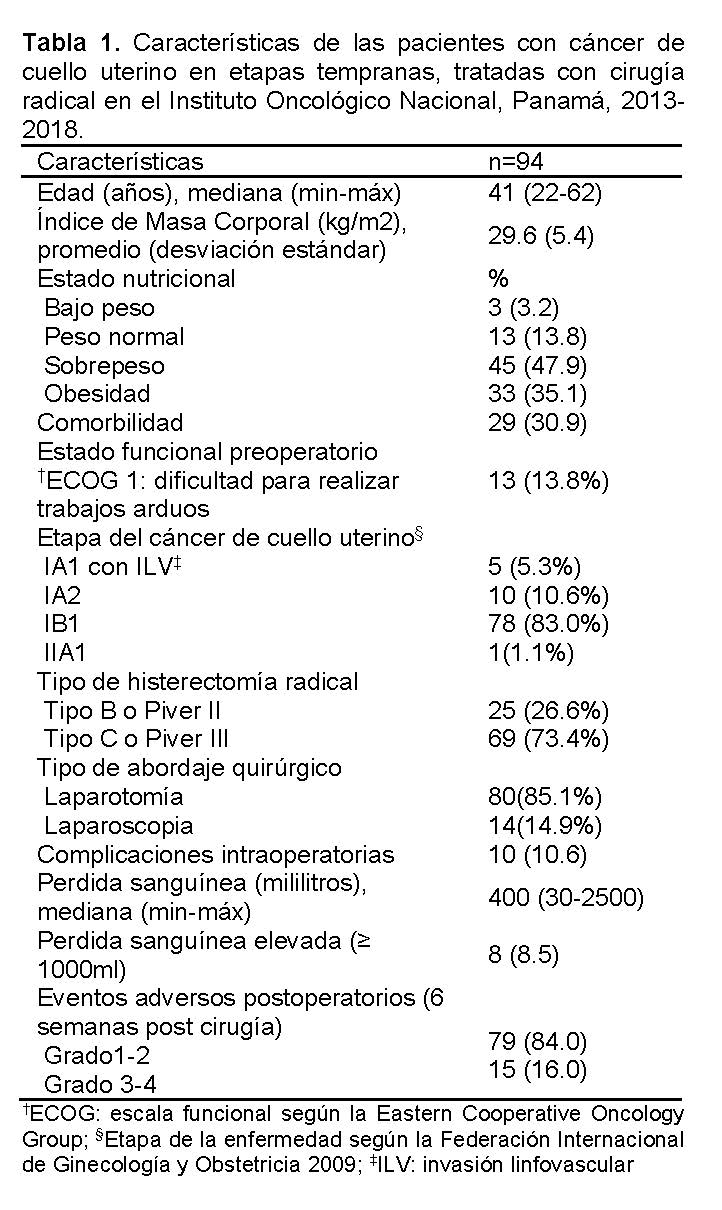
Además, el 30% tuvieron comorbilidad, siendo hipertensión arterial más frecuente (13.8%). La mayoría de las mujeres no tuvieron limitaciones funcionales en la evaluación preoperatoria, únicamente el 13.8% presentó dificultad de realizar trabajos arduos. La etapa más frecuente establecida antes de la cirugía fue IB1. El tipo de cirugía más común fue la histerectomía radical tipo C según Querleu-Morrow (73.4%), seguida de histerectomía tipo B. El abordaje quirúrgico predominante fue laparotomía (85.1%). Solo 10.6% presentaron complicaciones intraoperatorias, 90% de éstas fueron complicaciones vasculares y 8.5% tuvieron pérdida de sangre igual o mayor a 1000 ml. El 84% tuvieron complicaciones postoperatorias leves o moderadas, siendo más frecuente el dolor, solo 16% presentaron complicaciones severas ( Ver Tabla 1).
En cuanto al resultado del estudio histopatológico ( Ver Tabla 2), en el 91.5% de los casos se identificó carcinoma escamoso, cm o menos, mientras en el 9.6% el tamaño del tumor fue de 4 centímetros o más. Alrededor de una tercera parte tuvieron invasión estromal superficial (27.7%), seguida por invasión media (24.5%) y profunda (17%), el resto de los pacientes no tuvieron este dato registrado en el expediente. El 30.9% tuvo invasión linfovascular positiva, el 7.4% presentaron ganglios con metástasis e invasión parametrial, además, una paciente tuvo márgenes quirúrgicos afectados. El 12.8 % tuvo por lo menos un factor de riesgo alto de recurrencia y el 40.4% 2 o más factores de riesgo intermedio de recurrencia (Ver Tabla 2).
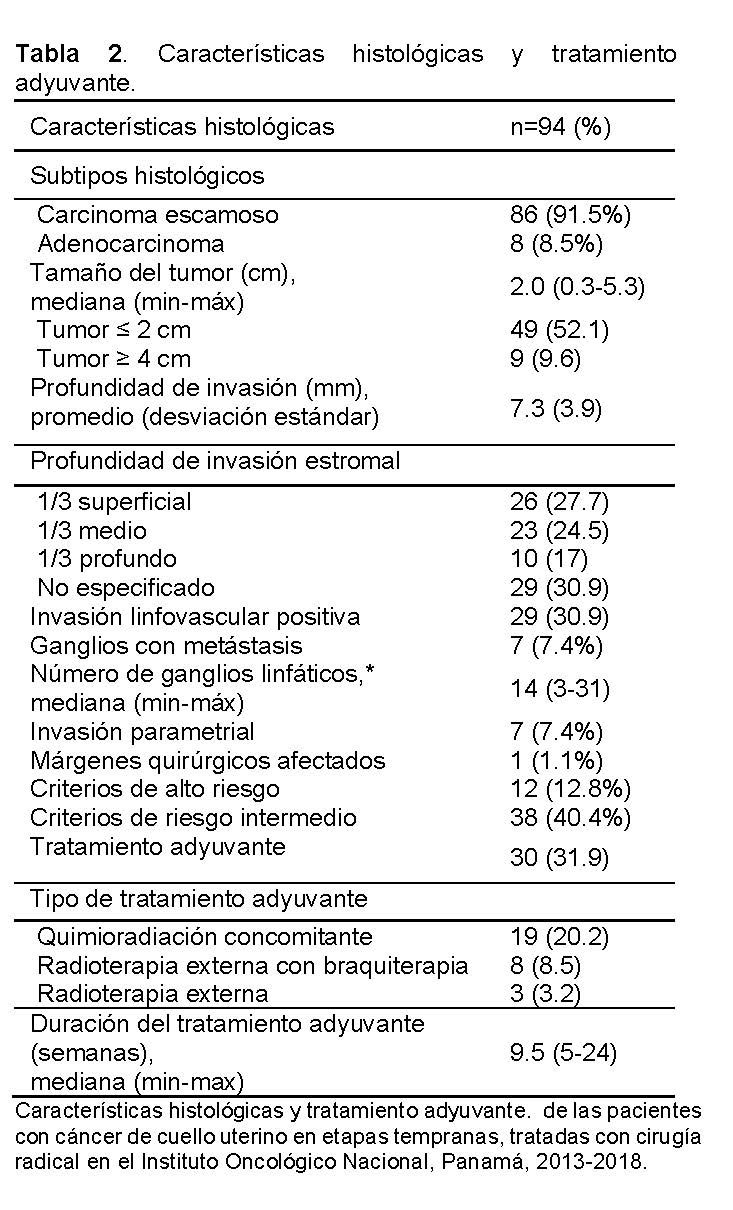
El 31.9% de las pacientes recibió algún tipo de tratamiento adyuvante. El tratamiento adyuvante más común fue la quimioradiación concomitante (20.2%), seguido por la radioterapia externa con braquiterapia (8.5%) y la radioterapia externa (3.2%). La mediana de duración del tratamiento adyuvante fue de 9.5 semanas (Ver Tabla 2).
La mediana de seguimiento fue de 6 años. Durante el tiempo de seguimiento, 11 pacientes murieron y 11 pacientes desarrollaron recurrencia, incluyendo la recurrencia a distancia en 5 pacientes, seguida por la recurrencia central en 3 pacientes, la recurrencia regional en 1 paciente y recurrencia central y a distancia en 1 paciente.
La supervivencia global a un año fue del 98.9% y la supervivencia sin recurrencia de 96.8%. A los cinco años, el 88.7% de las mujeres estaban vivas y el 85.5% permanecía sin recurrencia. A los siete años, el 87.2% de las mujeres estaban vivas y el 83.6% estaban sin recurrencia (Ver Tabla 3 y Figura 1).
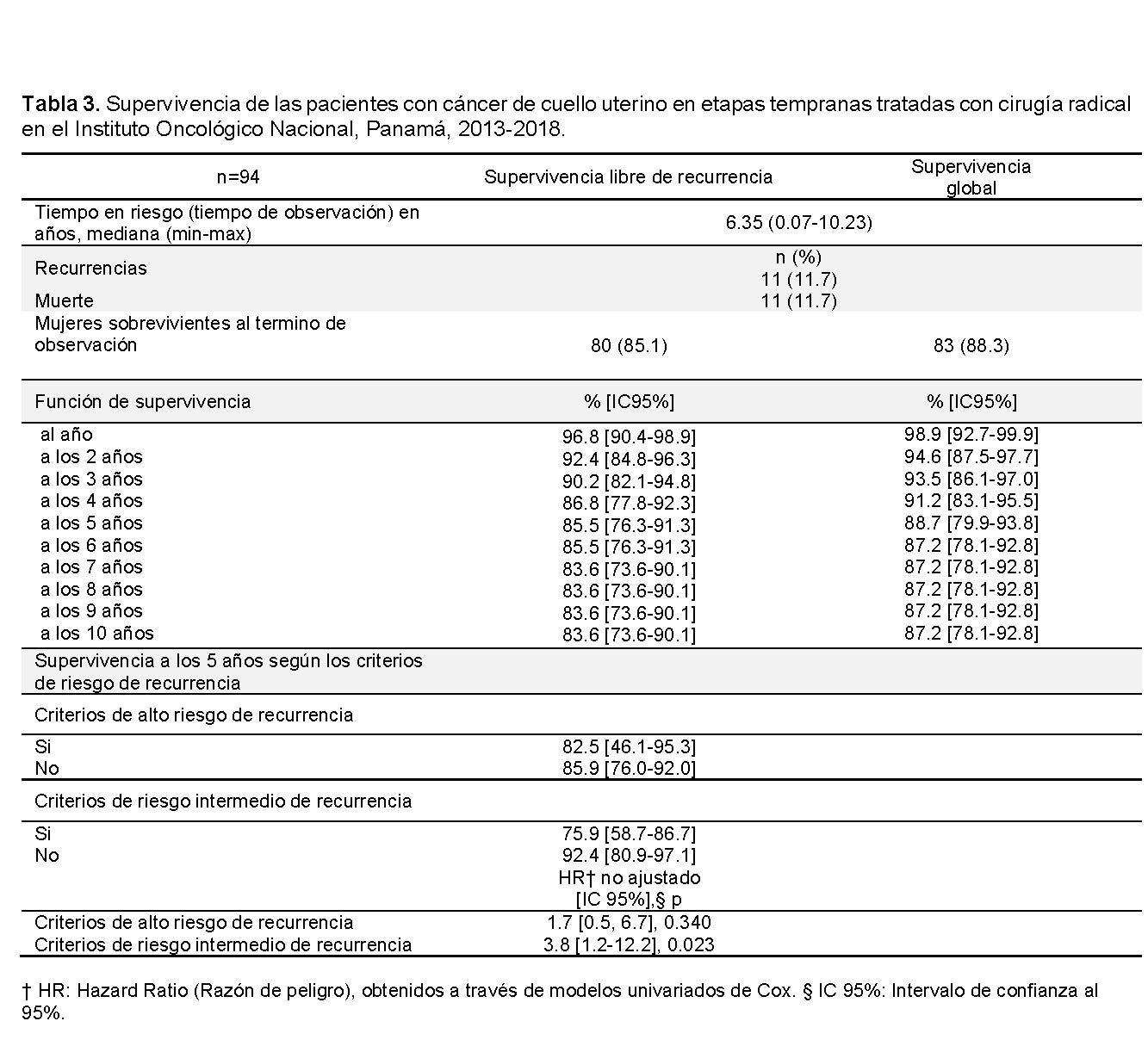
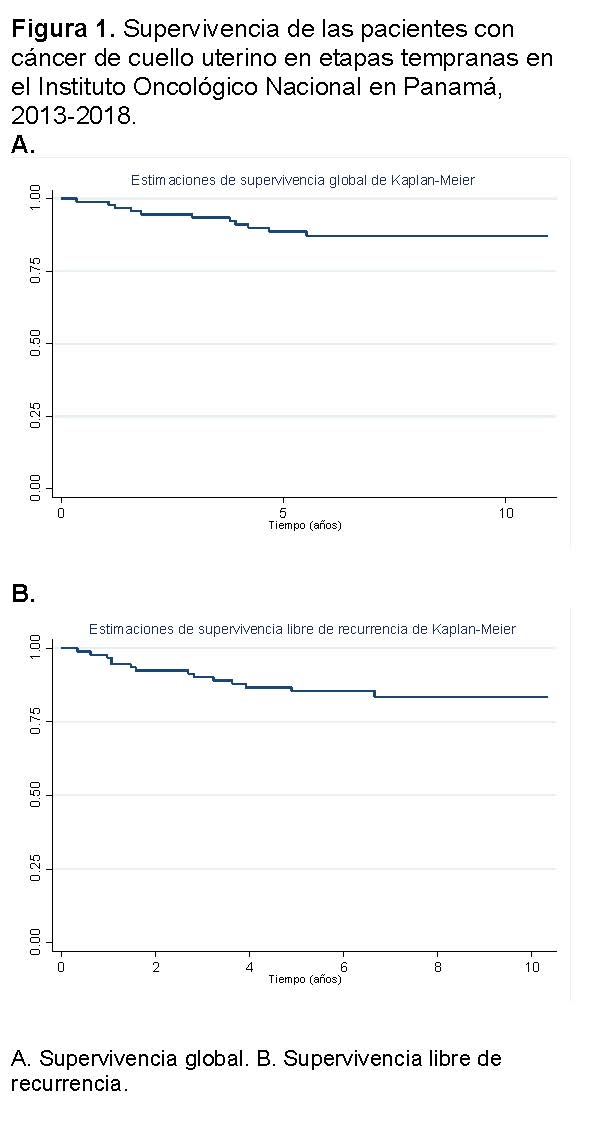
La supervivencia libre de recurrencia a los 5 años fue de 82.5% en las mujeres con factores de riesgo alto de recurrencia y de 75.9% en aquellas con factores de riesgo intermedio, comparado con 85.9% y 92.4% en las mujeres sin estos factores (Ver Tabla 3 y Figura 2).
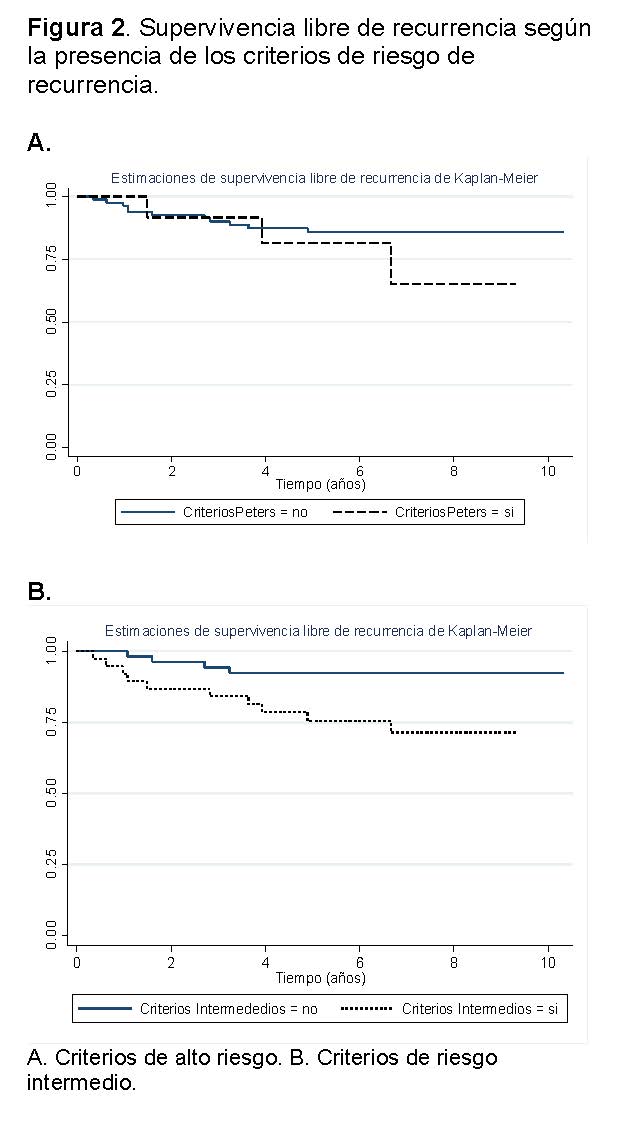
En el grupo de pacientes con riesgo intermedio (n=38), la supervivencia libre de recurrencia fue menor cuando no se administró terapia adyuvante (73 % frente a 82%); sin embargo, esta diferencia no llegó a ser estadísticamente significativa, probablemente debido al reducido número de eventos (recurrencia y/o muerte) presentados. Finalmente, las mujeres con riesgo intermedio de recurrencia tuvieron la probabilidad de recurrencia y/o muerte 3.8 veces mayor que aquellas sin este riego ( Ver Tabla 3).
El presente estudio, por primera vez, proporciona una descripción detallada de las características clínicas de las pacientes con CCU en etapas tempranas tratadas con histerectomía radical con linfadenectomía pélvica bilateral en el ION en Panamá y su supervivencia a uno y cinco años.
Se observó que más de 80% de las mujeres presentaban sobrepeso u obesidad, sin alteraciones en su estado funcional, fueron diagnosticados con carcinoma escamoso en etapa IB1, operadas mediante laparotomía y el 40% tuvieron criterios de riesgo intermedio de recurrencia. Este perfil es congruente con lo reportado en estudios de otros países de América Latina [2, 3].
La supervivencia global y libre de recurrencia a los 5 años de las pacientes analizadas fue de 88.7% y 85.5% respectivamente. Estos resultados son comparables con estudios realizados en los Estados Unidos, donde la supervivencia global a los 5 años para los pacientes en etapas tempranas de CCU varía entre el 68% y 95.4% [4], y la supervivencia libre de recurrencia a los 4.5 años oscila entre el 86% y 96.5% [5]. Estas cifras dependen de la distribución de las etapas de CCU en la población estudiada y del abordaje quirúrgico. Por ejemplo, usando la clasificación FIGO 2009, la supervivencia a los 5 años es de 95.4% para IA1, 94.4% para IA2, 85.5% para IB1 y 68% para IIA1 [4]. Además, la cirugía abierta ha mostrado mejores resultados de supervivencia en comparación con la laparoscopía [4]. Los resultados de este estudio son similares a un estudio en México que reportó supervivencia de 88% en pacientes del CCU en etapas tempranas (definidas como tumores menores de 4 cm) y tratadas con histerectomía radical con linfadenectomía pélvica bilateral en hospitales públicos [2]. Sin embargo, nuestros resultados son más favorables en comparación con un estudio de Colombia donde la supervivencia global a cinco años en mujeres en etapa I fue del 74% [3].
La tasa de recurrencia en el presente estudio fue de 11%, lo que es consistente con un estudio realizado en Italia (13%) [19] y un estudio de los Estados Unidos (10%) [6]; sin embargo, la recurrencia fue más alta si se compara con otro estudio de los Estados Unidos que reportó la tasa de recurrencia de 2.6% [5]. En nuestro estudio la mediana de tiempo hasta la recurrencia fue 2.6 años, período consistente con lo reportado en la literatura. Por ello, las guías recomiendan seguimiento cada 3-6 meses durante los 2 primeros años post-cirugía para identificar tempranamente las recurrencias [10,11].
La supervivencia libre de recurrencia fue menor en mujeres con factores de riesgo intermedio (75.9%). Estos datos son comparables con otro estudio de los Estados Unidos, en donde la supervivencia libre de recurrencia en pacientes con invasión linfovascular fue 77%, frente al 89% en pacientes sin estos factores de riesgo [20].
Los resultados del presente estudio apoyan la noción que el diagnóstico y tratamiento del CCU en etapas tempranas brindan un margen de oportunidad para la atención oportuna que reduce significativamente la probabilidad de progresión del padecimiento y se refleja en la supervivencia libre de recurrencia a los 5 años superior al 80%. Esto es muy importante considerando que otros estudios han resaltado que las mujeres diagnosticadas y tratadas en etapas tempranas tienen mejor funcionalidad y calidad de vida y menor costo de los servicios en comparación con pacientes en etapas avanzadas [21,22].
Este estudio tiene varias limitaciones. Se trata de un estudio retrospectivo que analiza los datos registrados en el expediente, por lo que existe la posibilidad de subregistro de información; sin embargo, el estudio no tuvo datos faltantes de las variables analizadas. Además, el tamaño de muestra y el número de eventos de interés son pequeños, lo cual no permite realizar un análisis multivariado de Cox para investigar si tener el riesgo intermedio de recurrencia es un factor pronóstico independiente de menor supervivencia libre de recurrencia en la población del estudio, dado que para este tipo de análisis estadístico se necesita al menos 10 eventos por cada variable incluida en el análisis [18].
Los hallazgos proporcionan evidencia sobre el pronóstico a uno y cinco años de mujeres con CCU diagnosticadas y atendidas en etapas tempranas en el Instituto Oncológico Nacional. Los resultados respaldan la recomendación de mantener una vigilancia estrecha en pacientes con riesgo intermedio de recurrencia.
Referencias
[1] PAHO. Cervical cancer. Key facts. (2024). https://www.paho.org/en/topics/cervical-cancer.
[2] Torreglosa-Hernández, S., Grisales-Romero, H., Morales-Carmona, E., et al. (2022). Supervivencia y factores asociados en pacientes con cáncer cervicouterino atendidas por el Seguro Popular en México. Salud Pública de Mexico, 64,76-86. http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0036-36342022000100076&lng=es.
[3] Pardo, C., Cendales, R. (2009). Supervivencia de pacientes con cáncer de cuello uterino tratadas en el Instituto Nacional de Cancerología. Biomédica, 29,437-47. http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0120-41572009000300012&lng=en1.
[4] Wright, J. D., Matsuo, K., Huang, Y., et al. (2019). Prognostic Performance of the 2018 International Federation of Gynecology and Obstetrics Cervical Cancer Staging Guidelines. Obstetrics and gynecology, 134(1), 49–57. https://doi.org/10.1097/AOG.0000000000003311
[5] Ramirez, P. T., Frumovitz, M., Pareja, R., et al. (2018). Minimally Invasive versus Abdominal Radical Hysterectomy for Cervical Cancer. The New England journal of medicine, 379(20), 1895–1904. https://doi.org/10.1056/NEJMoa1806395
[6] Shah, C. A., Beck, T., Liao, J. B., Giannakopoulos, N. V., Veljovich, D., & Paley, P. (2017). Surgical and oncologic outcomes after robotic radical hysterectomy as compared to open radical hysterectomy in the treatment of early cervical cancer. Journal of gynecologic oncology, 28(6), e82. https://doi.org/10.3802/jgo.2017.28.e82
[7] República de Panamá. (2019). Indicadores Básicos de País. Dirección de Planificación de Salud, Ministerio de Salud, Panamá. https://www.minsa.gob.pa/sites/default/files/publicacion-general/indicadores_basicos_de_salud_2019_resumen_.pdf
[8] Pilleron, S., Cabasag, C. J., Ferlay, J., et al. (2020). Cervical cancer burden in Latin America and the Caribbean: Where are we? International journal of cancer, 147(6), 1638–1648. https://doi.org/10.1002/ijc.32956
[9] Registro Hospitalario de Cáncer -Gob.pa. (2021). https://www.ion.gob.pa/site/wp-content/uploads/2017/08/BOLETIN-2021.pdf.
[10] Abu-Rustum, N. R., Yashar, C. M., Arend, R., et al. (2023). NCCN Guidelines® Insights: Cervical Cancer, Version 1.2024. Journal of the National Comprehensive Cancer Network: JNCCN, 21(12), 1224–1233. https://doi.org/10.6004/jnccn.2023.0062
[11] Marth, C., Landoni, F., Mahner, S., McCormack, M., Gonzalez-Martin, A., Colombo, N., & ESMO Guidelines Committee (2017). Cervical cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of oncology: official journal of the European Society for Medical Oncology, 28(suppl_4), iv72–iv83.
[12] Rodríguez, J., Viveros-Carreño, D., & Pareja, R. (2022). Adjuvant treatment after radical surgery for cervical cancer with intermediate risk factors: is it time for an update? International journal of gynecological cancer: official journal of the International Gynecological Cancer Society, 32(10), 1219–1226. https://doi.org/10.1136/ijgc-2022-003735
[13] Peters, W. A., 3rd, Liu, P. Y., Barrett, R. J., 2nd, et al. (2000). Concurrent chemotherapy and pelvic radiation therapy compared with pelvic radiation therapy alone as adjuvant therapy after radical surgery in high-risk early-stage cancer of the cervix. Journal of clinical oncology: official journal of the American Society of Clinical Oncology, 18(8), 1606–1613. https://doi.org/10.1200/JCO.2000.18.8.1606
[14] Sedlis, A., Bundy, B. N., Rotman, M. Z., Lentz, S. S., Muderspach, L. I., & Zaino, R. J. (1999). A randomized trial of pelvic radiation therapy versus no further therapy in selected patients with stage IB carcinoma of the cervix after radical hysterectomy and pelvic lymphadenectomy: A Gynecologic Oncology Group Study. Gynecologic oncology, 73(2), 177–183. https://doi.org/10.1006/gyno.1999.5387
[15] Liu, Y., Yang, T., & Wei, Y. W. (2020). What is the difference between overall survival, recurrence-free survival and time-to-recurrence? The British journal of surgery, 107(12), e634. https://doi.org/10.1002/bjs.11945
[16] Querleu, D., Cibula, D., & Abu-Rustum, N. R. (2017). 2017 Update on the Querleu-Morrow Classification of Radical Hysterectomy. Annals of surgical oncology, 24(11), 3406–3412. https://doi.org/10.1245/s10434-017-6031-z
[17] U.S. Department of Health and Human Services. (2017). Common Terminology Criteria for Adverse Events (CTCAE) v5.0. U.S. Department of Health and Human Services. https://ctep.cancer.gov/protocoldevelopment/electronic_applications/docs/ctcae_v5_quick_reference_5x7.pdf
[18] Kocak, M., & Onar-Thomas, A. (2012). A Simulation Based Evaluation of the Asymptotic Power Formulae for Cox Models in Small Sample Cases. The American statistician, 66(3), 173–179. https://doi.org/10.1080/00031305.2012.703873
[19] Landoni, F., Maneo, A., Colombo, A., et al. (1997). Randomised study of radical surgery versus radiotherapy for stage Ib-IIa cervical cancer. Lancet (London, England), 350(9077), 535–540. https://doi.org/10.1016/S0140-6736(97)02250-2
[20] Delgado, G., Bundy, B. N., Fowler, W. C., Jr, et al. (1989). A prospective surgical pathological study of stage I squamous carcinoma of the cervix: a Gynecologic Oncology Group Study. Gynecologic oncology, 35(3), 314–320. https://doi.org/10.1016/0090-8258(89)90070-x
[21] Xie, Y., Zhao, F. H., Lu, S. H., et al. (2013). Assessment of quality of life for the patients with cervical cancer at different clinical stages. Chinese journal of cancer, 32(5), 275–282. https://doi.org/10.5732/cjc.012.10047
[22] McGarvey, N., Gitlin, M., Fadli, E., & Chung, K. C. (2022). Increased healthcare costs by later stage cancer diagnosis. BMC health services research, 22(1), 1155. https://doi.org/10.1186/s12913-022-08457-6
enviar
suscripperonal
Información
Idioma





